兒糖病2/兒童糖尿病會提早洗腎?醫揭關鍵:至少10至20年以上
- 小
- 中
- 大

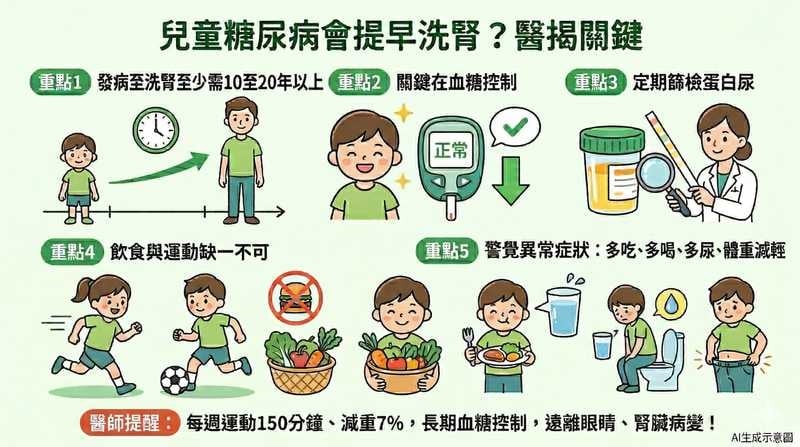
台灣洗腎(透析)人口密度高居全球第一,而被稱為「洗腎王國」,其中糖尿病正是主要原因之一,也讓不少民眾直覺認為,糖尿病最後恐怕難逃洗腎命運。不過兒童糖尿病是否也會如成人般最終因末期腎病(ESRD),在兒童時期就走向透析,台灣兒童糖尿病關懷協會理事長、林口長庚醫院兒童內分泌暨遺傳科主治醫師羅福松表示,第一型糖尿病患者發病後,至少需10年至20年以上才可能進展至透析,相關研究也顯示,少數患者在診斷20年以上後,才逐漸出現末期腎病變,因此不論何種類型糖尿病,延緩病程進展的關鍵仍在長期血糖控制。
【健康醫療網/記者林則澄報導】台灣洗腎(透析)人口密度高居全球第一,而被稱為「洗腎王國」,其中糖尿病正是主要原因之一,也讓不少民眾直覺認為,糖尿病最後恐怕難逃洗腎命運。不過兒童糖尿病是否也會如成人般最終因末期腎病(ESRD),在兒童時期就走向透析,台灣兒童糖尿病關懷協會理事長、林口長庚醫院兒童內分泌暨遺傳科主治醫師羅福松表示,第一型糖尿病患者發病後,至少需10年至20年以上才可能進展至透析,相關研究也顯示,少數患者在診斷20年以上後,才逐漸出現末期腎病變,因此不論何種類型糖尿病,延緩病程進展的關鍵仍在長期血糖控制。
糖尿病類型多元 單基因型建議基因定序
羅福松醫師受訪時指出,糖尿病類型不只第一型與第二型,還包括單基因型糖尿病(Monogenic Diabetes),而單基因型糖尿病又可分為新生兒糖尿病(NDM)與年輕型成人糖尿病(MODY)等類型。若新生兒在出生6個月內發病,建議進行基因定序,確認為暫時性(TNDM)或永久性(PNDM),以利後續治療,另年輕型成人糖尿病,常見於家族三代皆有糖尿病史的族群。
第一型糖尿病可分3期 胰島細胞功能下降後恐發病
但臨床上仍以第一型與第二型最為常見,羅福松醫師說,第一型糖尿病屬於自體免疫疾病,臨床上會透過檢測胰島細胞相關自體抗體進行診斷,包括GAD抗體、IA-2抗體、ZnT8抗體及胰島素抗體,臨床上會搭配胰島細胞相關自體抗體檢測作為診斷依據之一,若相關抗體呈陽性,通常有助於第一型糖尿病的判斷,實際仍需由醫師綜合臨床情況評估。
第一型糖尿病病程可分為3個階段,羅福松醫師表示,第一期為相關抗體陽性但血糖值正常;第二期為抗體陽性且血糖值偏高,進入糖尿病前期;第三期則為正式發病,也就是當分泌胰島素的細胞剩不到正常人的20%時,個別患者在疾病初期幾個月或一至兩年內就進展至此,因此很多患者年紀不到30歲,甚至從兒童、青少年時期就發病,除了高血糖外,多吃、多喝、多尿、體重減輕等症狀接踵而來,其本質為胰島β細胞的缺乏。
免疫治療未普及 第一型糖尿病以胰島素補充劑為主流
第一型糖尿病病程可分為3個階段,羅福松醫師表示,第一期為相關抗體陽性但血糖值正常;第二期為抗體陽性且血糖值偏高,進入糖尿病前期;第三期則為正式發病。研究顯示,患者在出現臨床症狀時,泌胰島素的細胞(β細胞)功能通常已流失約7至9成,胰島功能明顯不足,部分患者在疾病初期數月內,或一至兩年內即快速進展至此,因此許多患者年紀不到30歲,甚至在兒童或青少年時期即發病,除高血糖外,多吃、多喝、多尿及體重減輕等症狀接踵而來,其本質為β細胞缺乏所致。
免疫治療未普及 第一型糖尿病仍以胰島素為主流
針對第一型糖尿病的治療方式,羅福松醫師提到,美國目前有免疫治療藥物,可在疾病早期延緩胰島細胞被免疫系統破壞,但費用高昂且台灣尚未引進,國內臨床上仍以胰島素補充劑為主,也有胰島細胞或胰臟移植等方式作為評估選項,但這些治療方式仍面臨器官來源與移植排斥等問題,其中器官移植通常用於不移植就會危及生命的情況,因此第一型糖尿病在已有胰島素治療可使用的情況下,是否承擔相關風險,仍需審慎評估。曾有一名約17歲患者接受胰臟移植,初期配對成功,但後續出現排斥反應,移植器官功能不佳甚至壞死,還出現視力受損等併發症,整體結果並不理想。此外,目前也有「人工胰臟」自動胰島素輸注系統(AID),不過同樣屬於較高負擔的醫療器材。
第二型糖尿病年輕化 高糖飲食與肥胖成主因
至於第二型糖尿病多與肥胖、不良生活型態有關,羅福松醫師表示,台灣長期處於高糖油鹽的飲食環境,例如手搖飲文化,導致青少年肥胖問題增加,使第二型糖尿病逐漸年輕化。近年第二型糖尿病在兒少族群有年輕化趨勢,臨床上也越來越受到關注,他也發現,臨床上更有患者同時具有第一型與第二型糖尿病特徵,類似「雙重糖尿病」(double diabetes)的情況。
第二型病程較慢 先調整生活型態再用藥
相較第一型糖尿病,第二型糖尿病患者通常仍保有部分胰島功能,羅福松醫師說「有些第二型糖尿病患者,仍可維持約4成左右的胰島素分泌能力」,病程進展較為緩慢,可能需多年時間才被診斷,臨床上會先透過生活型態調整介入,包括飲食控制、每週至少150分鐘運動,及減重約7%等方式逐步穩定血糖,後續再依個別病況評估是否需進一步藥物治療。
兒童糖尿病不易短期洗腎 關鍵在血糖控制
台灣腎臟醫學會《2022年台灣透析現況概述》提到,台灣2022年新發生透析人數共1萬2459人,平均透析年齡67.9歲,至於兒童糖尿病患者是否可能在成年前就走向透析,羅福松醫師指出,依目前國際指引和相關醫療建議,第二型糖尿病在診斷確定時就應開始篩檢蛋白尿,往後每年篩檢一次,而第一型糖尿病患者通常在發病5年後才需開始篩檢蛋白尿,若從蛋白尿進展至透析,中間往往還需經歷10至20年以上,國際相關研究也顯示,少數患者在診斷20年以上後,才逐漸出現末期腎病變,因此他強調「發病後大概5年內通常不太可能需透析」,且無論哪一型糖尿病,關鍵仍在於長期血糖控制,否則可能逐步惡化,增加眼睛、腎臟病變等併發症風險,甚至走上透析的道路。
【延伸閱讀】
兒糖病1/兒童「3多1少」別輕忽 醫示警:糖尿病常因酮酸中毒發現
控糖困難「陷情緒內耗」反釀惡循環!醫:糖尿病管理1觀念要先改
資料來源:健康醫療網 https://www.healthnews.com.tw/readnews.php?id=68109
喜歡本文請按讚並分享給好友! 更多健康資訊:健康醫療網https://www.healthnews.com.tw