打破晚期肺癌抗藥性魔咒!雙特異性抗體+標靶 團體戰助攻
- 小
- 中
- 大
肺癌已連年蟬聯臺灣癌症死亡率第一位,由於早期症狀不明顯,不少患者確診時已屬晚期,也讓肺癌成為治療上極具挑戰的癌別。雖然低劑量電腦斷層(LDCT)逐漸提升早期發現率,但在臨床上,仍有相當比例患者需仰賴全身性治療。近年,EGFR突變陽性的肺腺癌有多項新治療策略陸續問世,不僅可延後抗藥性的發生,更有機會讓患者的存活期再向前推進。
肺癌已連年蟬聯臺灣癌症死亡率第一位,由於早期症狀不明顯,不少患者確診時已屬晚期,也讓肺癌成為治療上極具挑戰的癌別。雖然低劑量電腦斷層(LDCT)逐漸提升早期發現率,但在臨床上,仍有相當比例患者需仰賴全身性治療。近年,EGFR突變陽性的肺腺癌有多項新治療策略陸續問世,不僅可延後抗藥性的發生,更有機會讓患者的存活期再向前推進。
一線決勝!晚期肺腺癌現行治療挑戰與新趨勢
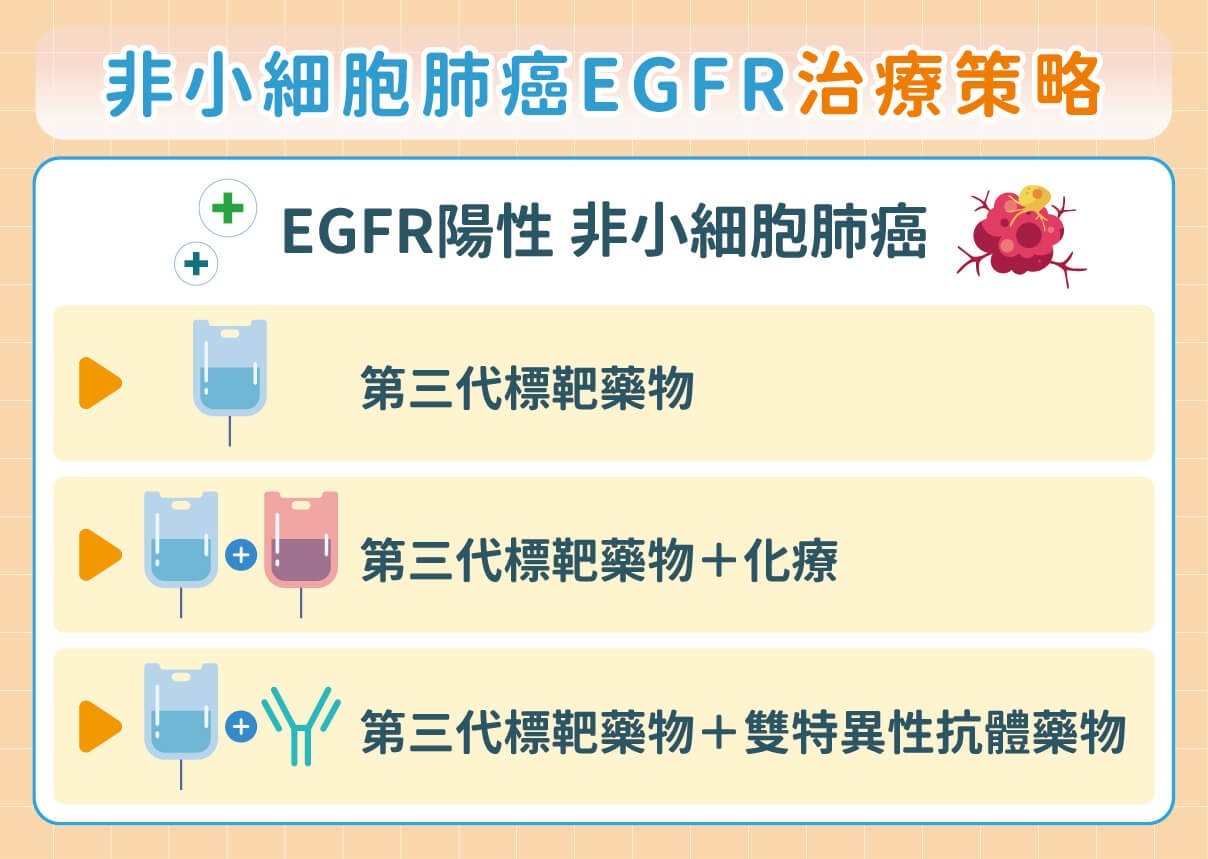
臺北慈濟醫院胸腔內科黃俊耀醫師表示,在臺灣,EGFR 陽性的肺腺癌比例高達六成,是非常重要的治療族群。過去的晚期治療多以「第三代 EGFR 標靶藥物單獨使用」為主,但目前 NCCN治療指引已同步更新第三代 EGFR 標靶藥物單用、第三代標靶+化學治療、雙特異性抗體(同時鎖定 EGFR 與 MET),三者皆列為一線標準治療。黃俊耀醫師表示,近年大型臨床試驗顯示,第三代標靶藥單用的平均整體存活可接近 40 個月;但對於腫瘤大、轉移多(如腦、肝)的患者,若能在一開始就搭配化療或雙特異性抗體,有機會讓存活期更長、後續抗藥性時間更晚。
為何提早合併治療成趨勢?關鍵在 MET
其中,MET 是 EGFR 陽性患者中常見的「第二個問題基因」。黃俊耀醫師指出,臺灣早期尚未治療的肺癌患者中,4%–6%已帶有 MET;等到第三代標靶藥物使用後產生抗藥時,3–4 成的患者出現 MET 相關抗藥性。也就是說MET可能一開始就存在,或是後來造成抗藥的主要元凶。雙特異性抗體因此成為新的治療武器,除了降低日後抗藥率,國際研究也推估其整體存活有機會突破 48 個月。
黃俊耀醫師分享一名五十多歲女性患者同時帶有 EGFR 與 MET,在過去尚未有 MET 藥物時,只能依序使用第二代、第三代標靶藥物,結果每次療效都不到一年就出現抗藥性。直到 MET 標靶出現後才有改善,但因介入較晚,疾病控制有限。因此,黃俊耀醫師強調,如果一開始就知道 MET 存在,越早使用合併治療,效果往往越好。

合併治療就一定副作用更重?
不少患者擔心「合併治療會不會比較毒?副作用更難受?」黃俊耀醫師,適當的告知與監測是關鍵,而不同治療確實有其副作用特性:
第三代標靶藥物:皮疹、口腔黏膜發炎、腹瀉
化療:骨髓抑制、感染風險增加
雙特異性抗體:水腫、體重上升、雙腳浮腫、輸注反應
只要病人理解用藥好處、風險並配合回診,大多能穩定控制。

做對基因檢測,治療藍圖更精準
黃俊耀醫師提醒,一次做對基因檢測,是晚期肺癌治療最重要的起點。所有肺腺癌確診後,都應做次世代基因檢測(NGS),治療不是一線一線慢慢走,而是要一開始就畫好路線圖。
《延伸閱讀》
.早期肺癌不是開完刀就好!醫師:選擇術後輔助治療記得『一』檢測
以上新聞文字、圖片皆屬《今健康》所有,網站、媒體、論壇引用請註明出處。








